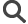La maladie d’Alzheimer
Décrite en 1906 par le médecin, psychiatre et neurologue allemand Aloïs Alzheimer, la maladie portant désormais son nom est une pathologie neurodégénérative.
Quels sont les facteurs de risque de la maladie d’Alzheimer ?
Les femmes sont plus touchées que les hommes. Leur risque relatif s’établit entre 1,5 et 2 cas (pour 1 cas masculin). La maladie d’Alzheimer possède une base génétique. Le risque de la contracter est en effet multiplié par trois si un apparenté au premier degré est touché, par sept si deux ou plus le sont. Les études de jumeaux confirment cette agrégation familiale. Trois gènes sont impliqués dans les formes familiales précoces, associées à une transmission autosomique dominante (APP, préséniline 1, préséniline 2). Plusieurs associations génétiques ont été décrites dans les formes tardives. L’allèle APOEe4, présent chez 10 à 20 % de la population, multiplie par exemple le risque de maladie d’Azheimer par deux. Trois nouveaux gènes ont été récemment impliqués dans ces formes tardives, la clusterine, le récepteur du complément et picalm qui expliquent à eux trois environ 20 % des cas. L’environnement joue aussi un rôle. Parmi les facteurs de risque ayant été cités dans la littérature, mais toujours débattus, on peut citer le (faible) niveau de revenus et d’instruction, l’exposition à l’aluminium et aux solvants organiques, les microtraumatismes crâniens à répétition ou une moindre stimulation intellectuelle. Les facteurs protecteurs comme la consommation régulière de vin rouge en petites quantités, les traitements anti-inflammatoires à base de substances non stéroïdiennes, le traitement hormonal de substitution ou la consommation régulière d’anti-oxydants sont tout aussi discutés.
Comment dépister la maladie d’Alzheimer ? Symptômes et diagnostic
Le trouble de la mémoire est le plus constant et le plus précoce des symptômes de la maladie d’Alzheimer. Les symptômes de déficit mnésique apparaissent en général dès le début de la maladie et peuvent être identifiés par l’entourage du patient, même si une confusion avec d’autres troubles est toujours possible. Le diagnostic de la maladie d’Alzheimer est porté par le clinicien avec une forte probabilité à partir de tests standardisés permettant de caractériser les déficits mnésiques chez le patient, et il est renforcé par l’imagerie cérébrale et l’évolution du patient au fil des consultations. Outre les problèmes de mémoire, la maladie se caractérise par des troubles progressifs du langage (aphasie), de l’écriture (dysorthographie), du mouvement (apraxie), de l’humeur (anxiété, dépression irritabilité) et du sommeil (insomnie).
Le diagnostic de certitude repose sur l’analyse histologique des lésions cérébrales après le décès du patient : les plaques séniles et les dégénérescences neurofibrillaires. Les premières sont formées par l’accumulation extracellulaire de peptide bêta-amyloïde Aß, qui est issu de la protéine APP (protéine précurseur de l’amyloïde). Les dégénérescences neurofibrillaires, quant à elles, sont des accumulations intracellulaires de protéine tau. Elles ont la forme de filaments entourés en hélice, logés dans les corps cellulaires et les prolongements des neurones. Des ponctions lombaires sont de plus en plus fréquemment réalisées afin de doser dans le liquide céphalorachidien (dans lequel baigne le cerveau) la quantité de ces marqueurs biologiques (i.e. peptide bêta-amyloïde et protéines tau).
Vivre avec la maladie d’Alzheimer
Au stade actuel de nos connaissances, on ne sait pas guérir la maladie d’Alzheimer, tout au plus en ralentir le cours. Etant donné les conditions souvent tardives du diagnostic, la recherche de biomarqueurs précoces de la maladie est une condition du développement de nouvelles thérapeutiques. La durée de la maladie d’Alzheimer est variable selon les individus. Elle tend à augmenter depuis quelques années, en raison de l’efficacité du diagnostic et de l’amélioration des traitements. Actuellement, un patient atteint de maladie d’Alzheimer décède en moyenne dix ans après le diagnostic. Dans cette période, très pénible pour le malade et ses proches, le sujet perd peu à peu son autonomie. On distingue quatre phases de gravité croissante (de légère à sévère) selon l’altération des capacités intellectuelles et physiques du malade.
Il est à noter que la maladie d’Alzheimer ne doit pas être confondue avec d’autres démences aux symptômes parfois proches et dont les causes sont dégénératives (maladie à corps de Lewy, dégénérescences frontotemporales, par exemple), transmissibles (syphilis, démence liée au sida, maladie de Creutzfeldt-Jakob, par exemple) et vasculaires (démence par infarctus multiples, maladie de Binswanger).
Prévalence
L’estimation de prévalence la plus souvent avancée de la maladie d’Alzheimer est de 0,5 % avant 65 ans, 2 à 4 % après. Mais elle augmente fortement avec l’âge, pour atteindre 15 % à 80 ans. Aujourd’hui en France, le nombre de personnes de plus de 65 ans atteintes de la maladie d’Alzheimer et des maladies apparentées a été évalué à 1 million. De jour en jour, la maladie gagne du terrain : près de 225 000 nouveaux cas sont diagnostiqués chaque année, soit un nouveau cas toutes les 3 minutes, si bien que les prévisions prévoient que 2 millions de personnes seront atteintes en 2040. Il s’agit donc d’un enjeu médical, scientifique, social et économique majeur dans tous les pays développés où l’espérance de vie s’est accrue régulièrement depuis un siècle.
Photo : Taís Toti via Visualhunt.com / CC BY-NC-SA
Pour recevoir les actualités de la recherche, inscrivez-vous à notre newsletter :

Bien que de mieux en mieux comprise, les chercheurs peinent cependant à mettre au point de nouvelles thérapeutiques pour ralentir la progression voire guérir complètement cette pathologie neurodégénérative très complexe.
> Découvrir les actualités de la recherche sur la maladie d’Alzheimer
Cortex cérébral chez un patient atteint de la maladie d’Alzheimer.
Inserm / Dr. Bianco Fallet
Approche thérapeutique commune
Le saviez-vous ? Certains médicaments utilisés dans le cadre du trouble du déficit de l’attention avec ou sans hyperactivité (TDAH) pourraient aussi être efficaces contre la maladie d’Alzheimer, notamment pour un maintien meilleur de la cognition et une réduction de l’apathie (manque d’envie et de motivation).
Des études cliniques approfondies sont en cours.

Soutenez les chercheurs
Pour que la recherche sur les dysfonctionnements du cerveau progresse, vos dons sont indispensables.