Les maladies psychiatriques et les troubles du comportement
Un trouble psychique, qui peut être également désigné sous les termes de trouble psychiatrique ou encore de trouble mental, désigne un ensemble d’affections et troubles d’origines très différentes entraînant des difficultés dans la vie d’un individu, des souffrances et des troubles du comportement. Les troubles psychiques touchent toutes les populations, sans distinction de sexe ou d’âge. Ces troubles peuvent être chroniques ou permanents.
La dépression, les addictions et les troubles liés à la consommation de drogues ou d’alcool, l’anxiété et les phobies, les troubles de comportement alimentaires, les troubles schizophréniques, bipolaires ou borderlines sont des exemples de troubles psychique.
La santé mentale, composante essentielle de la santé est un état de bien-être, une aptitude de l’esprit à fonctionner normalement et répondre de manière appropriée aux stimuli de l’environnement. On parle alors de troubles mentaux lorsque cet état de bien-être est perturbé par des affections psychiatriques. L’individu est alors dans l’incapacité de s’adapter aux situations difficiles voire douloureuses et de maintenir son équilibre psychique.
Les troubles psychiatriques touchent environ 27% de la population française.
75% des affections psychiatriques débutent avant l’âge de 25 ans.
L’apparition des troubles
Les troubles psychiques peuvent se manifester de nombreuses façons et à des âges différents.
Dans la majorité des cas, c’est à l’adolescence, entre 15 et 20 ans que ces troubles se manifestent, de façon le plus souvent aiguë.
Parfois entre 20 et 30 ans, au moment d’entrer dans la vie active, un trouble du comportement apparaît, venant bouleverser la vie de la personne.
L’apparition des troubles peut être progressive. Des changements d’attitude, des propos bizarres, un retrait du groupe familial, l’éloignement des amis, la perte d’intérêt pour les activités habituelles.
D’abord, on ne comprend pas ou on ne veut pas comprendre – on donne à ces comportements une cause extérieure : crise d’adolescence, chagrin amoureux, échec scolaire, peur des examens, ou prise de drogues.
Il arrive aussi que le début des troubles soit brutal, (c’est notamment le cas au cours des schizophrénies) et entraîne un risque réel pour la personne et pour son entourage : tentative de suicide, extrême agitation, violence, fugues.
L’alcool, la drogue
Un psychiatre à qui l’on demandait « mais pourquoi se drogue-t -il ? » répondait : mais … parce qu’il souffre.
L’abus de drogues ou hypnotiques en tout genre concerne de très nombreuses personnes atteintes de troubles psychiques. Ces consommations ont autant pour but de calmer l’angoisse entraînée par les symptômes psychotiques que d’éprouver un certain plaisir. Elles peuvent entraîner une accoutumance, une dépendance.
Le cannabis consommé de façon importante, diminue de façon notoire l’effet des médicaments.
L’alcool, selon le patient, aggrave son état dépressif ou le rend agressif.
Le spécialiste jugera de la réalité et de la gravité de l’addiction et proposera éventuellement des moyens pour amener la patient vers une modération de ses consommations.
Il apparaît aussi que la stabilisation de la maladie fait baisser la consommation de substances toxiques.
L’argent
Pour les personnes atteintes de troubles psychiques, la gestion de l’argent est souvent problématique.
Par manque d’anticipation, la très grande majorité de ces personnes est incapable de gérer ses ressources : découvert chronique qui peut atteindre des sommes très importantes, peut-être un interdit bancaire, endettement auprès des amis ou relations…
Si la situation dure, il faudra admettre que la personne concernée n’est pas capable de gérer et qu’elle doit faire éventuellement l’objet d’une protection juridique.
Pour prendre une telle décision, il est préférable de demander conseil auprès des professionnels : services sociaux et/ou juridiques ainsi qu’auprès d’une délégation de l’Unafam dans les régions
La crise
La « crise » est le point culminant de la maladie psychique. La crise peut se manifester par une tentative de suicide.
La crise aboutit souvent à une hospitalisation. Cette hospitalisation, même si vous la vivez comme un nouvel « enfermement » peut permettre au malade de franchir une étape vers la stabilisation.
Les différents types de troubles
La personnalité borderline, trouble de la personnalité
La personnalité Borderline est aussi connue sous le nom d’« état limite » ou « état frontière ». L’appréhension de cette maladie est complexe car il est difficile de savoir s’il s’agit d’une maladie psychique à part entière ou d’un trouble de la personnalité. Parfois elle n’est que la première manifestation d’un trouble psychotique.
La personnalité borderline se caractérise par une grande instabilité des relations interpersonnelles, une instabilité émotionnelle, une mauvaise appréciation de l’image du soi, une impulsivité marquée.
L’impulsivité se manifeste sous toutes ses formes : sexualité, alimentation, addictions. La mauvaise organisation de la personnalité associée aux symptômes précédents entraîne agressivité, automutilation tentatives de suicide.
L’alternance de périodes pathologiques et de stabilité est rapide et déconcertante pour son environnement. Le malade n’est pas en rupture avec la réalité comme dans d’autres troubles psychiques mais il est gravement inadapté à la réalité.
Les troubles commencent souvent à l’adolescence pour continuer à l’âge adulte. Au cours de certains épisodes, l’intensité des troubles associés à certains symptômes peut évoquer une pathologie psychotique ou un trouble bipolaire. Il est à ces moments possible de penser que la personne va basculer dans une pathologie bien définie, mais l’évolution avec des hauts et des bas voire des périodes de normalité fait rejeter cette possibilité.
La quête affective démesurée du « borderline » entraîne des conflits avec l’entourage qui ne sait jamais où il en est. Il s’agit de la caractéristique principale de ce trouble de la personnalité. L’état limite entre le normal et le pathologique est épuisant pour le malade et ses proches.
C’est l’association des symptômes décrits qui fait évoquer le diagnostic, mais les symptômes sont parfois déroutants et changeants. Il faut du temps avant de pouvoir confirmer un diagnostic.
L’évolution de la pathologie dépend beaucoup de la participation du patient aux soins et de l’acceptation de ses troubles de la personnalité.
Les thérapies sont essentiellement psychothérapiques ou de remédiation cognitive, le traitement est donc nécessairement long Les neuroleptiques serviront uniquement d’appoint lors des crises aiguës ou en lors de passage de forte anxiété, d’état dépressif ou d’addiction.
La personnalité borderline s’intègre dans les troubles graves de la personnalité.
Les schizophrénies
Aujourd’hui on parle des schizophrénies plutôt que de la schizophrénie car, selon le caractère et l’environnement des personnes, les symptômes de la maladie seront très différents.
Ces maladies touchent 1 % de la population dans le monde. Ses symptômes aigus se manifestent le plus souvent à la fin de l’adolescence ou au début de l’âge adulte.
Elles font partie des maladies psychiques sévères et durables.
La schizophrénie est un fonctionnement anormal de certains circuits neuronaux du cerveau. Ce n’est pas une maladie de l’âme, ni un manque de volonté, ni une double personnalité (maladie très rare à laquelle on continue faussement à associer la schizophrénie).
Les différents troubles et symptômes :
- Les troubles cognitifs
Troubles de l’organisation de la pensée et de l’attention, Problèmes de concentration, Troubles de la mémoire
Ces troubles sont communs aux différentes formes de schizophrénies et rendent compte de l’incohérence des comportements et des conduites.
- Les symptômes « négatifs »
L’isolement : la personne se coupe peu à peu des autres
La difficulté à communiquer : la personne ne trouve plus ses mots, donne des réponses évasives, cesse progressivement d’avoir des relations.
La perte du plaisir : la personne abandonne progressivement de ses activités, elle ne voit plus personne.
L’apathie ou perte d’énergie : la personne néglige son hygiène et son apparence personnelle, elle n’a plus d’envie, et délaisse ses centres d’intérêt, elle ne fait plus rien
Elle n’a souvent pas conscience de la situation.
- Les symptômes positifs (car productifs)
Perturbations des perceptions ou hallucinations.
Les hallucinations sont le plus souvent auditives : la personne entend des voix qui lui suggèrent des actions, ou l’insultent. Elle est souvent terrorisée par ces voix.
Les hallucinations peuvent aussi être visuelles ou tactiles, délires ou erreurs de jugement logique.
Les idées délirantes sont présentes dans une grande majorité des cas : la personne imagine qu’un passant qui la regarde est là pour l’espionner, elle croit que son téléphone est sur écoute, elle pense que la télévision lui envoie des messages, ou que les autres lisent dans ses pensées, elle peut être convaincue d’avoir des pouvoirs surnaturels.
Langage incohérent et incompréhensible
La personne répète des phrases sans suite, elle peut inventer des mots.
Comportements inhabituels : la personne ne supporte pas la pénombre, le bruit, ou simplement la vie des autres.
Tous ces symptômes ne sont pas permanents ou présents en même temps, et pendant l’évolution de la maladie. Ils varient selon le niveau de prise de conscience par la personne de leur présence, des thérapies (et de la continuité du traitement) et enfin en fonction de la qualité de l’accompagnement familial et social qui sont proposés.
La caractéristique de ces maladies est le déni de la maladie par le patient : le patient affirme et pense profondément qu’il n’est pas malade. Il affirme souvent que son entourage est malade mais pas lui. Il ne demande rien. Ce déni rend le traitement difficile.
Les troubles bipolaires
Les troubles bipolaires comportent généralement deux phases : la phase maniaque et la phase dépressive.
Autrefois appelé psychose maniaco-dépressive, le trouble bipolaire fait partie des troubles de l’humeur auxquels appartient également la dépression récurrente (ou trouble unipolaire).
Entre les deux pôles, la personne qui souffre de maladie bipolaire, retrouve un état normal dans la vie quotidienne
La phase maniaque se définit comme un épisode d’excitation pathologique : la personne est hyperactive et euphorique, inhabituellement volubile et fait de multiples projets.
Il (elle) peut présenter divers troubles : perdre toute inhibition ou engager des dépenses inconsidérées
La phase dépressive est en quelque sorte le miroir de la phase maniaque : la personne présente des signes de très grande tristesse, il est ralenti et n’a goût à rien, parfois il veut mourir.
Le danger principal des troubles bipolaire est le risque de suicide
En France, on estime que le trouble bipolaire est sous-diagnostiqué.
Le diagnostic est souvent long à établir et de nombreux grands dépressifs sont parfois en réalité des bipolaires qui s’ignorent.
De plus, il existe de nombreuses formes du trouble, atténuées au niveau des symptômes, qui rendent le diagnostic difficile.
Les troubles du comportement alimentaire
Un trouble du comportement alimentaire (TCA) se caractérise par une perturbation du comportement en lien avec l’alimentaire, le poids et/ou l’apparence physique de la personne. Le trouble va affecter durablement la santé de la personne, son quotidien et ses relations personnelles et sociales. La personne souffre doublement : (1) à cause de son trouble et (2) des conséquences somatiques et psychiques du trouble du comportement alimentaire.
Les Troubles Obsessionnels Compulsifs (TOC)
Le Trouble Obsessionnel Compulsif (TOC) est un trouble de l’anxiété. Il se caractérise par des obsessions et des compulsions.
Le Trouble Obsessionnel Compulsif (TOC) est un trouble de l’anxiété. Les obsessions sont des pensées ou des images qui surgissent à répétition et qui sont difficiles à chasser de l’esprit. Ces obsessions sont dérangeantes, parfois effroyables ou désagréables. Elles peuvent générer beaucoup de détresse, de peur, de malaise ou de dégoût.
Pour essayer de réprimer ou de se débarrasser des obsessions, la personne atteinte se sent obligée d’accomplir des gestes répétitifs, des rituels, appelés compulsions. Les compulsions sont une tentative de contrôler les obsessions par la pratique de vérifications ou rituels.
Les obsessions et compulsions provoquent détresse, matériellement une perte de temps considérable. Elles peuvent interférer de façon significative avec les activités habituelles de la personne, son fonctionnement professionnel (ou scolaire) ou ses activités ou relations sociales habituelles.
Les rituels compulsifs peuvent occuper plusieurs heures par jour. Malheureusement, les compulsions n’apportent qu’un soulagement temporaire et le cycle obsession compulsion reprend.
Certaines personnes sont aux prises avec tellement de compulsions qu’elles ne peuvent pas quitter leur domicile, pour une quelconque activité professionnelle ou de loisir. Elles cachent parfois leurs symptômes et cela les amène à s’isoler.
Obsessions / Compulsions souvent observées :
- Peur de la contamination, (par la saleté, les microbes, la maladie ou les excréments/ Se laver, prendre plusieurs douches longues, nettoyer sans fin)
- Peur de faire du mal aux autres à cause d’un manque d’attention (peur de causer un accident de voiture ou autre) /Rituels de répétition, vérifier que rien de terrible n’est arrivé)
- Préoccupation excessive avec l’organisation et la symétrie (Disposer les choses selon un agencement précis, ranger les choses ou les plier d’une certaine façon
- Crainte d’attraper une maladie grave, (comme le cancer ou le SIDA / Prendre toutes mesure pour supprimer le contact avec des éléments contaminants)
- Impulsions, images ou pensées perverses à propos de la sexualité / Besoin de toucher, compter mentalement
- Souci exagéré d’une partie de son corps (peur que son nez soit déformé, que sa peau soit imparfaite /Vérifier dans le miroir)
- Peur d’être responsable d’une catastrophe /Vérifier que les portes sont verrouillées, les appareils électriques débranchés
- Peur du sacrilège, du blasphème ou de la moralité /Prières ritualisées, chiffres ou mots spéciaux utilisés pour neutraliser la pensée
- Peur de jeter un objet dont on pourrait avoir besoin / Ramasser et entreposer des objets ou des papiers inutiles
La personne qui souffre de TOC a conscience de l’absurdité de ses pensées et/ou de son comportement, mais, sans aide, elle ne parvient pas à s’arrêter. Ces idées et ces comportements sont incontrôlables.
L’autisme
Chez l’enfant, l’autisme se manifeste très tôt, avant l’âge de 3 ans. Il se caractérise par une asociabilité, repli de l’enfant sur lui-même, il ne pose pas de questions, n’échange pas d’idées, a des difficultés d’élocution et des mouvements inhabituels et répétitifs l’empêchant de se concentrer (agite les mains, claque des doigts, tape les mains, fait des grimaces…).
En France, il y a environ 430 000 cas dont 25% sont des enfants.
Pour recevoir les actualités de la recherche, inscrivez-vous à notre newsletter :
En France, les troubles psychiques représentent :
27% de la population française
600 000 cas de schizophrénie
1 600 000 cas de troubles bipolaires
700 000 cas d’autisme
3 000 000 de cas de dépression
Plusieurs millions de personnes concernées par les troubles addictifs
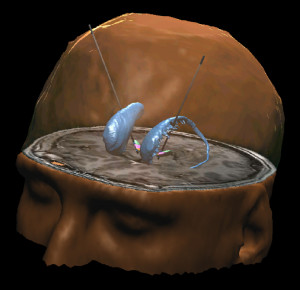
Stimulation intracérébrale contre les TOC.
L’ensemble du crâne avec les noyaux caudés avec deux électrodes implantées dans les noyaux sous-thalamiques. Cette stimulation est utilisée pour traiter des patients atteints de troubles obsessionnels compulsifs (TOC).
Inserm, CNRS, INRIA / Mallet, Luc

Soutenez les chercheurs
Pour que la recherche sur les dysfonctionnements du cerveau progresse, vos dons sont indispensables.