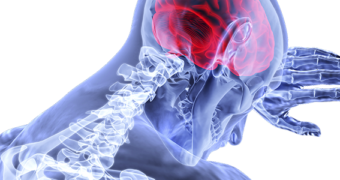
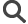La santé de nos organes influence la santé de notre cerveau
Notre cerveau intègre les informations qui proviennent de l’environnement extérieur, mais aussi de l’environnement interne de l’organisme. Cet environnement est représenté par le reste du corps, dont le cerveau est dépendant et qu’il contrôle. A ce titre, le cerveau est notamment soumis aux influences de nos différents organes. Lorsque ceux-ci dysfonctionnent, il peut en subir des conséquences parfois très néfastes. La recherche avance pour essayer de comprendre de mieux en mieux ces interactions entre nos organes et notre cerveau.
-
Le coeur et le cerveau
On pense souvent, à tort, que notre cerveau est un organe isolé, alors qu’il est en constante interaction avec le reste du corps et nos différents organes. De plus en plus d’études s’intéressent par exemple aux liens entre notre cœur et notre cerveau. Il s’avère en effet qu’un cœur en bonne santé permettrait également d’avoir un cerveau en meilleure santé. Les scientifiques montrent ainsi un déclin plus rapide des capacités cognitives et un risque augmenté de démence chez les personnes atteintes de fibrillation atriale, un trouble du rythme cardiaque entraînant une fréquence cardiaque irrégulière1. L’hypothèse avancée serait que des battements irréguliers du cœur pourraient provoquer de micro-AVC indétectables ou une mauvaise oxygénation du cerveau, entraînant alors une accumulation progressive de lésions cérébrales.
Les changements de fréquence cardiaque permettraient par ailleurs de détecter les risques de dépression. Une récente étude pilote allemande présentée lors du congrès de l’European College of Neuropsychopharmacology2 a mis au point un dispositif portable qui, en mesurant les variations de fréquence cardiaque sur 24 heures, indiquerait avec une précision de 90% si la personne est déprimée ou non. Une potentielle aide rapide et non invasive au diagnostic et d’indication de réponse au traitement qui doit maintenant faire ses preuves sur un plus grand nombre de patients. On sait également qu’une affection cardiovasculaire comme de l’hypertension artérielle constitue un facteur de risque d’AVC3. Une équipe brésilienne a ainsi montré que l’hypertension augmenterait la pression intracrânienne qui est source de différentes complications, notamment d’AVC.
-
Le foie et le cerveau
Mais le cœur n’est pas le seul organe a montré des liens étroits avec notre cerveau. Des dysfonctionnements du foie peuvent aussi provoquer de sévères atteintes motrices et neurocognitives en libérant des quantités toxiques de certains composés qui ne sont plus filtrés correctement. Par exemple, la jaunisse sévère du nourrisson qui résulte d’une concentration anormalement élevée de bilirubine dans le sang peut entraîner dans de très rares cas des dommages neurologiques irréversibles, tels qu’un retard de développement, des convulsions, une surdité ou un retard intellectuel4. Des retards moteurs et cognitifs, comme le développement du langage, sont également observés lors d’une atrésie biliaire chez l’enfant (une obstruction des voies biliaires empêchant le foie d’évacuer la bile)5.
Il a par ailleurs été montré par des chercheurs suisses que des maladies chroniques du foie provoquent des changements métaboliques dans le cerveau, avant même que les symptômes physiques n’apparaissent6. En effet, l’induction d’un dysfonctionnement du foie chez un modèle animal provoque en seulement 2 semaines des perturbations moléculaires cérébrales, notamment un excès d’ammonium et une baisse soudaine de deux molécules, la vitamine C (un antioxydant) et la créatine (qui remplit de nombreuses fonctions dont énergétiques), à l’origine d’une encéphalopathie hépatique (trouble neurologique secondaire à une dysfonction du foie). D’autres travaux ont aussi mis en évidence une neuro-inflammation de type Alzheimer et un dysfonctionnement cognitif précoce chez des patients atteints d’une maladie du foie gras non alcoolique (ou stéatose hépatique)7.
-
L’intestin et le cerveau
Un grand nombre d’études s’intéressent également aux interactions entre notre intestin et notre cerveau, qui s’avèrent beaucoup plus importantes que ce que les scientifiques pouvaient imaginer il y a encore quelques dizaines d’années. Les cent mille milliards de bactéries qui colonisent notre intestin peuvent en effet être parfois néfastes ou parfois bénéfiques pour certaines maladies neurologiques et psychiatriques. Un rôle du microbiote intestinal a ainsi été démontré dans la dépression grâce à des recherches menées à l’Institut Pasteur de Paris8. Lorsque le microbiote d’un animal présentant des troubles de l’humeur est transféré à un animal en bonne santé, cela est suffisant pour conférer en quelques jours un état dépressif chez ce dernier (diminution de la motivation, perte de plaisir, apathie…). Les chercheurs ont identifié certaines populations bactériennes particulièrement diminuées chez ces animaux. A l’inverse, ils ont pu montrer qu’un traitement oral de ces mêmes bactéries permet de traiter l’état dépressif. Ces bactéries au rôle d’antidépresseur sont une avancée majeure vers le développement de « psychobiotiques ».
Le microbiote intestinal jouerait également un rôle dans certaines maladies neurologiques inflammatoires. Alors que des liens sont suspectés entre altération du microbiote et développement de la sclérose en plaques, une nouvelle étude a révélé au contraire un rôle protecteur du microbiote dans cette pathologie9. L’équipe de San Francisco a ainsi montré que, lors des poussées de la maladie, une sous-population de globules blancs (les lymphocytes B) reconnait des bactéries particulièrement abondantes chez les patients et produit en réaction des anticorps spécifiques. Ces cellules sont capables ensuite de migrer vers le cerveau via la circulation sanguine et participeraient à réduire la neuro-inflammation, diminuant alors les symptômes des poussées. Un dernier exemple concerne les personnes atteintes d’une maladie inflammatoire chronique intestinale (MICI). Cette pathologie leur confère un risque accru de développer une maladie de Parkinson plus tard dans leur vie10.
Ces différents exemples illustrent ainsi que notre cerveau est en perpétuelle interaction avec le reste du corps. L’atteinte pathologique de nos organes peut avoir des conséquences délétères sur celui-ci et entraîner le développement de maladies neurologiques ou psychiatriques, d’où l’importance de mieux connaître ces liens pour pouvoir mieux prévenir certains troubles cérébraux.
—
Sources :
1Atrial fibrillation, antithrombotic treatment, and cognitive aging. A population-based study. Ding et al., Neurology, 6 novembre 2018.
2Depression risk detected by measuring heart rate changes – European College of Neuropsychopharmacology, 11 septembre 2020.
3Intracranial Pressure During the Development of Renovascular Hypertension. Fernandes et al., Hypertension, 10 mars 2021.
4Lignes directrices pour la détection, la prise en charge et la prévention de l’hyperbilirubinémie chez les nouveau-nés à terme et peu prématurés (35 semaines d’âge gestationnel ou plus). Barrington et al., Paediatric Child Health, Juin 2007.
5Language and motor skills are impaired in infants with biliary atresia before transplantation. Caudle et al., The journal of Pediatrics, Juin 2010.
6Longitudinal neurometabolic changes in the hippocampus of a rat model of chronic hepatic encephalopathy. Braissant et al., Journal of Hepatology, Septembre 2019.
7Lipocalin 2 induces neuroinflammation and blood-brain barrier dysfunction through liver-brain axis in murine model of nonalcoholic steatohepatitis. Mondal et al., Journal of Neuroinflammation, 4 juillet 2020.
8Effect of gut microbiota on depressive-like behaviors in mice is mediated by the endocannabinoid system. Chevalier et al., Nature communications, 11 décembre 2020.
9Gut microbiota–specific IgA+ B cells traffic to the CNS in active multiple sclerosis. Pröbstel et al., Science Immunology, 20 novembre 2020.
10Inflammatory Bowel Diseases and Parkinson’s Disease. Brudek and Tomasz, Journal of Parkinson’s Disease, 30 octobre 2019.
Rédaction : Céline Petitgas, chargée des actions scientifiques de la FRC.
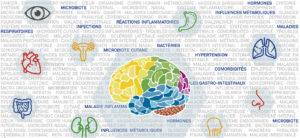
"Le cerveau et l'environnement interne du corps"
Notre Appel à Projets 2021 vise à étudier comment l’environnement interne du corps (le métabolisme, le système hormonal, les microbiotes, les affections d’autres organes ou systèmes…) peut impacter sur la santé du cerveau, son fonctionnement, et induire le développement de maladies neurologiques ou psychiatriques. Inversement, il a également pour but de préciser les conséquences des maladies du cerveau sur les autres organes.

Sondage "Les français, leur cerveau et son environnement"
Le cerveau est un organe négligé des français par manque de connaissance sur son fonctionnement et ce qui est bon pour sa santé.
Les sondés associent plusieurs facteurs de risques à la santé de certains organes (cœur, poumon, foie…) mais n’ont pas conscience qu’ils affectent aussi le cerveau.